Le développement de la succion
Tout au long de la grossesse, bébé s’entraîne et se prépare pour sa naissance. Ainsi, quelques minutes après l’accouchement, il est déjà capable de respirer et de téter seul. La succion est une de ces fonctions essentielles à la vie, que bébé entraîne tout au long de la grossesse. Que se passe-t-il exactement dans le ventre de maman ?
- Dès la fin du premier trimestre de grossesse, on observe les premiers mouvements de succion.
- Vers 3 mois et demi de grossesse, bébé commence à téter ses doigts et à avaler régulièrement du liquide amniotique.
- À partir de 8 mois de grossesse, les mouvements de succion et de déglutition se coordonnent.
- Au début du 9e mois (à terme), ces mouvements de succion et de déglutition se synchronisent avec les mouvements respiratoires.
- Au terme de la grossesse, bébé est prêt pour l’aventure en dehors du ventre de sa maman : il sait téter et respirer tout seul !
- Lorsque la naissance arrive plus tôt que prévu, cet entraînement est interrompu. De fait, une naissance prématurée peut occasionner des difficultés alimentaires, variables en fonction de son âge.
Un investissement précoce de la bouche et du visage
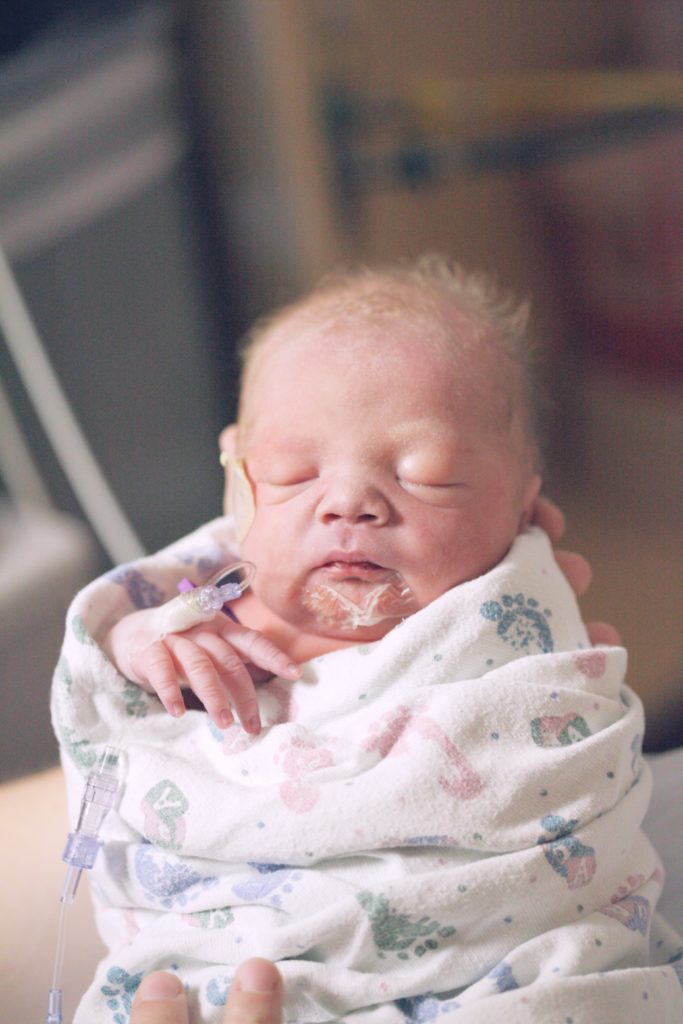
Dans le ventre de sa maman, bébé s’approprie ses mains, qu’il porte à son visage et à sa bouche pour téter. Il va téter ses doigts mais aussi ses pieds et son cordon ombilical. Il s’approprie aussi sa bouche, qui lui permet de téter et déglutir très régulièrement le liquide amniotique (jusqu’à un demi litre de liquide par jour en fin de grossesse !).
Il s’approprie également son visage et sa bouche comme moyen d’expression pour ébaucher des sourires, des moues, mais aussi des pleurs (dès 5 mois de grossesse). Déjà in utero, bébé se prépare à manger et à communiquer.
L’oralité au carrefour des sens
Pour manger et communiquer, les mêmes organes et les mêmes muscles sont utilisés : c’est ce que l’on appelle aussi « l’oralité ». Cette notion désigne, selon le Dr Abadie : « l’ensemble des activités orales, c’est-à-dire réalisées par la bouche ». Ainsi, l’oralité regroupe non seulement les fonctions d’alimentation, de langage et de communication, mais aussi la respiration, les explorations sensorielles (regarder, toucher, sentir, goûter) et les premiers liens d’attachement (le temps de repas est aussi un temps d’échange relationnel et affectif).
Pour se développer harmonieusement, l’oralité s’appuie sur tous les sens.
« Les bébés dont nous nous occupons dans le service sont fragiles et leurs sens peuvent être rapidement irrités. C’est bizarre pour nous adultes, de rentrer dans un service un peu sombre, mais c’est ce qu’il y a de plus adapté pour ces bébés. Une petite dont je m’occupe en ce moment, impossible de lui proposer un biberon si la lumière est trop forte… elle n’ouvrira ni les yeux, ni la bouche. Et Elliott à côté, on l’a noté sur la porte de sa chambre : il est très sensible au bruit. Il sursaute rapidement. Si jamais cela arrive pendant qu’il mange, c’est désagréable pour lui et il risque de faire une fausse route… Tout cela fait partie intégrante du soin: on essaie de leur proposer de créer un cocon qui atténue les stimuli extérieurs tout en leur proposant des sollicitations adaptées à leurs capacités actuelles. »
Florence, infirmière puéricultrice en néonatologie
Proposer des repères sensoriels
Lorsqu’une naissance est prématurée, les stimulations du monde extérieur ne sont plus filtrées par le ventre maternel. Les sens qui n’ont pas terminé leur maturation peuvent être mis à rude épreuve.
Comme bébé n’évolue plus dans l’eau mais dans l’air, il découvre la pesanteur un peu plus tôt que prévu. Sa force ne lui permet pas de se mettre en position fœtale pour attraper ses mains, toucher ses pieds. Dans ces nouvelles conditions, il peut lui être difficile de téter comme il le faisait auparavant dans le ventre de sa maman.
Le toucher :
Bébé était enveloppé par l’utérus. Il touchait régulièrement les parois et poussait dessus avec ses pieds et ses mains. En dehors du ventre maternel, il n’est plus contenu et peut chercher les limites de son corps et de l’espace autour de lui. Lorsqu’il est mis en position fœtale (à l’aide de petits coussins à billes ou avec les mains de l’adulte) bébé accède plus facilement à ses mains près du visage pour téter ses doigts s’il le souhaite.

La lumière et les sons
Alors que la lumière était tamisée et les sons étouffés par le liquide amniotique, bébé peut être surpris par ces nouvelles stimulations plus intenses, susceptibles de le déranger ou de lui faire peur. Par ailleurs, alors qu’il était habitué à entendre la voix et les battements du cœur de sa maman en continu, bébé s’en trouve séparé. Prêter attention au niveau sonore ambiant et parler à bébé pour le prévenir de ce que l’on va faire (« bonjour Camille, j’entre dans ta chambre », « je vais changer ta couche et te proposer la tétine pendant ce temps. Tu n’es pas obligée de la prendre.») Ces phrases l’aident à anticiper et le rassurent. De la même façon, chanter des comptines ou lui lire des petites histoires l’apaisent car bébé est sensible à la mélodie de la voix (plus encore si c’est celle de ses parents).
Les odeurs
Bébé n’accède plus au liquide amniotique qui transporte le parfum des aliments consommés par la maman et qui lui permettait de se familiariser aux épices, aux odeurs de fruits, de légumes, de fromages. Lorsque bébé est nourri par sa sonde, on peut lui proposer de sentir quelques gouttes de lait. On peut aussi laisser dans le berceau ou la couveuse un doudou imprégné de l’odeur de ses parents.
Le goût
Les papilles de bébé sont déjà en marche. Il reconnaît et aime le sucré. On peut lui proposer de téter une solution sucrée lors des soins désagréables (pose ou change de sonde) pour améliorer son confort et réduire les ressentis douloureux.
Limiter les douleurs liées aux soins
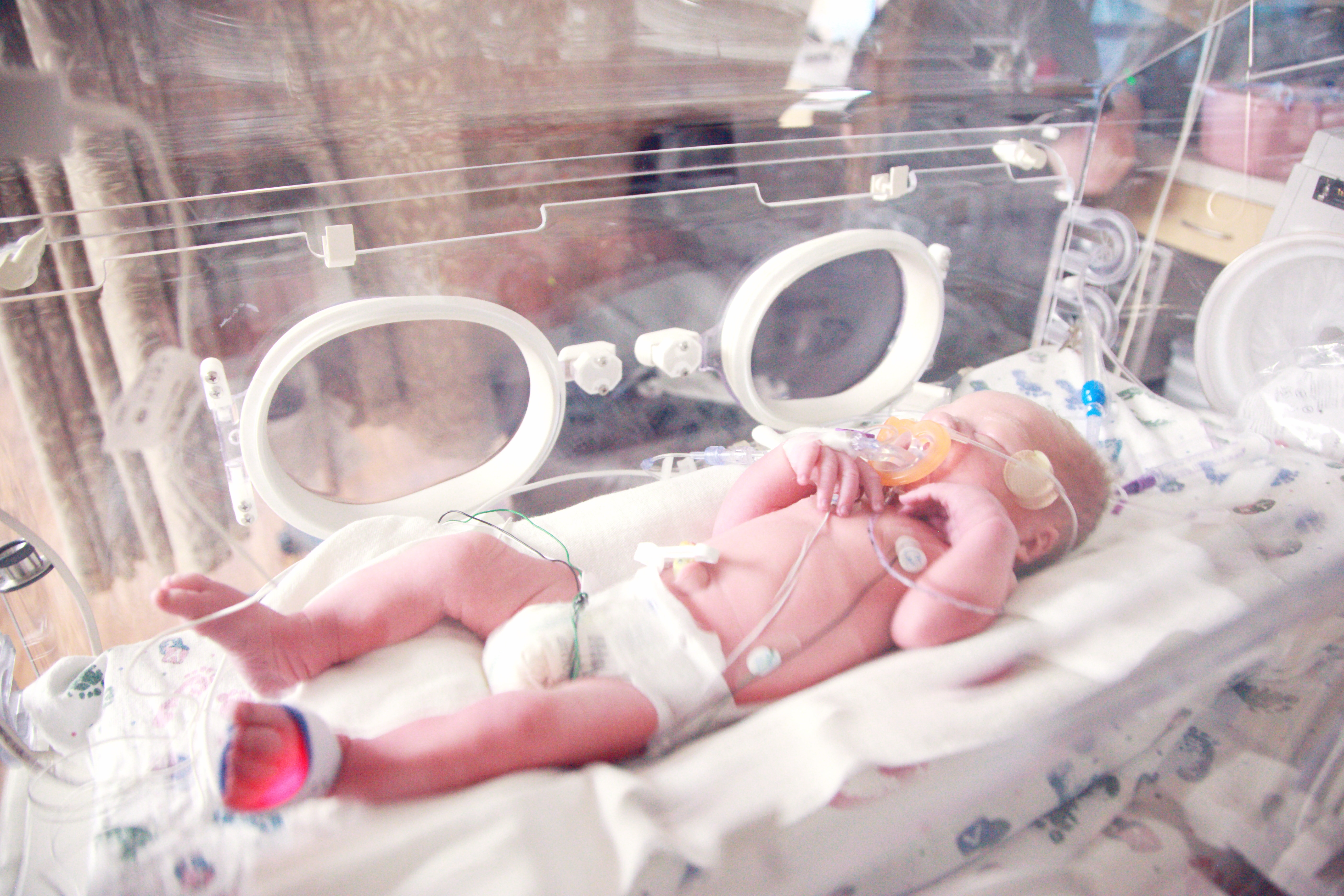
En fonction de ses capacités et de son âge, bébé peut avoir besoin d’aide pour s’alimenter. Comme sa succion n’est pas encore suffisamment efficace pour aspirer le lait et/ou qu’il risque d’avaler de travers (fausses routes), une sonde alimentaire est généralement mise en place. On distingue deux types de sondes d’alimentation :
– la sonde oro-gastrique (placée dans la bouche jusqu’à l’estomac)
– la sonde naso-gastrique (placée dans une narine jusqu’à l’estomac)
Ces sondes sont maintenues sur le visage au moyen de petits morceaux de sparadrap. Comme les sondes doivent être changées régulièrement, les sparadraps doivent être retirés pour en reposer de nouveaux ensuite. On peut faire ces soins à « quatre mains » pour contenir bébé et le rassurer lui parlant.
Certains bébés perfusés sont d’autant plus gênés pour porter leurs mains à la bouche. N’hésitez pas à proposer une tétine (= succion non nutritive).
Solliciter l’oralité en douceur
L’utilisation de la succion non nutritive (que ce soit avec une tétine, un coton-tige imbibé de lait ou le petit doigt – pulpe vers le haut – du parent), permet d’apaiser et rassurer bébé. Cette succion- détente l’habitue également aux mouvements de bouche nécessaires pour se nourrir seul. Si bébé ne tète pas, c’est peut-être qu’il n’en a pas envie ou qu’il n’est pas encore prêt. Dans tous les cas, il est important de laisser au bébé la place d’exprimer ses besoins et envies, sans le forcer. La stimulation de la zone orale, que ce soit par des massages adaptés et individualisés ou par des odeurs, accélèrent la transition de l’alimentation par sonde vers l’alimentation par la bouche. D’autres interventions telles que:
– la succion non nutritive pendant l’alimentation par sonde
– l’adaptation de la posture et de l’installation (allaitement ou biberon)
– la réévaluation des rythmes d’alimentation
– l’utilisation de tétines ou de laits adaptés
peuvent aider bébé à devenir acteur de son alimentation et investir positivement ces temps de repas. N’hésitez pas à vous rapprocher des professionnels qui accompagnent votre bébé si vous souhaitez aborder ces questions.
Les soins de développement : un partenariat soignants-parents essentiel
Comme bébé est né plus tôt, son cerveau est encore fragile. Certaines stimulations sensorielles peuvent lui faire éprouver de l’inconfort, voire de la douleur. Si ces stimulations inadéquates sont trop intenses, elles peuvent altérer son développement neurologique. Les soins de développement ont été élaborés afin de prévenir ses risques. Il s’agit de stratégies environnementales et comportementales mises en place pour favoriser le développement harmonieux des bébés prématurés. Ces soins consistent en :
– L’organisation de soins individualisés, centrés sur l’enfant
– L’observation fine des comportements du bébé (signes de confort et d’inconfort)
– L’adaptation de l’environnement (luminosité, niveau sonore ambiant, odeurs, goût)
– La limitation des sensations douloureuses lors des soins médicaux
– La proposition de stimulations sensorielles douces et adaptées au bébé (succion non nutritive, massages, paroles)
– Le soutien à la présence et à la participation des parents
Chaque bébé est unique et a des besoins qui lui sont spécifiques. Ainsi, ce qui marche bien avec un bébé (lui faire sentir des odeurs par exemple) pourra être totalement inefficace avec un autre. Pour pouvoir individualiser les soins, l’observation du bébé est essentielle. Les services de néonatologie disposent de spécialistes pour chaque domaine mais seuls les parents restent les spécialistes de leur bébé. Si les bébés sont plus calmes en présence de leurs parents c’est parce que ceux-ci sont leur principale source de soutien et de réconfort. L’observation du bébé est l’occasion pour les parents et les soignants de croiser leurs regards pour décrypter ensemble le langage du tout-petit.
Difficile pour bébé de retrouver des repères dans ce nouveau monde trop lumineux, trop bruyant, trop stimulant. Toutefois, l’enfant prématuré a des ressources. Malgré son jeune âge, il est fort de compétences et de réflexes qu’il va mettre en jeu pour s’adapter au mieux à cette nouvelle vie extra-utérine. Pour l’aider, il peut compter sur ses parents qui constituent son tout premier point de repère et l’aident à s’apaiser tant physiquement qu’émotionnellement. Il peut également compter sur l’équipe de néonatologie dont le rôle va être de créer un cocon qui atténue les stimuli extérieurs tout en proposant des soins et des sollicitations adaptées à ses capacités actuelles.