Le troisième trimestre de grossesse et la prématurité
Une grossesse dure 9 mois mais dès les premiers rendez-vous pour votre suivi de grossesse, les professionnels ont probablement utilisé un autre moyen de compter : les semaines d’aménorrhée (ou semaines d’absence de règles).
La grossesse doit donc théoriquement durer 41 semaines depuis le premier jour des dernières règles. Après avoir passé les inquiétudes des 12 premières semaines et du premier trimestre, vous vous questionnez sur la notion de prématurité. Concentrons-nous sur le troisième trimestre de grossesse qui s’étend du 7e au 9e mois ou de la 29 e à la 41e semaine d’aménorrhée (SA) : ce dernier tiers de la grossesse se caractérise par une formidable croissance fœtale mais c’est à ce moment qu’on parle de prématurité.
À partir de quand prend-on en charge de si tout petits bébés ?
En France, Jean-François Magny, chef du service de pédiatrie et réanimation néonatale de l’hôpital Necker à Paris, parle de « relatif consensus à partir de 24 SA (6 mois) ».
Parmi ces enfants nés trop tôt, tous ne vont pas naître au même terme. L’intervalle de la prématurité s’étendant de 24 SA (6 mois) à 37 SA (fin du 8e mois), on distingue trois niveaux de prématurité :
-la prématurité moyenne ou modérée (terme de naissance compris entre 32 et 37 SA, soit entre 7 et 8 mois de grossesse), 85% des naissances avant terme ;
-la grande prématurité (entre 28 et 32 SA, soit entre 6 et 7 mois de grossesse), 10% des naissances ;
-la très grande ou extrême prématurité (terme inférieur à 28 SA, soit avant 6 mois de grossesse), 5% des naissances.
La prématurité, un enjeu de santé publique
Selon l’INSERM, entre 50 000 et 60 000 enfants naissent prématurément chaque année en France. Cela représente aujourd’hui 8% des naissances, soit une naissance toutes les 9 minutes. Comme dans d’autres pays développés, le taux de naissances prématurées augmente régulièrement en France : il est passé de 5,9% des naissances en 1995 à 7,4% en 2010 pour atteindre 8% en 2019.
Les causes de la prématurité
Toutes les femmes sont concernées par l’éventualité d’un accouchement prématuré, c’est pourquoi il convient de respecter les calendriers de suivi de grossesse. Bien que les causes ne soient pas clairement identifiées, il existe des facteurs de risque qui vont être régulièrement évalués par le médecin ou la sage-femme afin d’accompagner au mieux le bon déroulement de la grossesse. Parmi ces facteurs de risque, on relève :
- l’âge maternel (inférieur à 18 ans ou supérieur à 40 ans)
- la pénibilité ou le stress au travail
- les addictions (tabac, alcool, drogues)
- les antécédents médicaux de la maman (malformations utérines, antécédents d’accouchement prématuré, antécédents de fausses couches tardives)
- les risques infectieux (cytomégalovirus, toxoplasmose,…)
- les risques liés à la grossesse elle-même (grossesse multiple, hypertension artérielle, diabète gestationnel, troubles placentaires…)
La menace d’accouchement prématuré
Au cours du suivi entre 24 et 37 SA (début du 6e mois et fin du 8e) et au fur et à mesure des différents examens de surveillance, le médecin ou la sage-femme peuvent constater une modification du col de l’utérus (ramollissement, rétrécissement, avec ou sans saignements) avec des contractions associées (que la future maman ne ressent pas forcément, il ne s’agit pas encore de contractions de travail comme lors de l’accouchement). On parle alors de menace d’accouchement prématuré (MAP).
Le but de la prise en charge va être de retarder l’accouchement et de réduire le risque de complications néonatales.
En tout premier lieu, l’arrêt du travail et le repos strict au lit s’imposent. Par la suite, une hospitalisation peut être demandée pour surveillance des constantes de la maman, en particulier de sa tension. Côté bébé, des monitorings et échographies peuvent également être réalisés à intervalles réguliers. Pour réduire les contractions utérines, un traitement par perfusion (médicament appelé tocolyse) peut être mis en place. Cette accalmie des contractions peut durer entre 2 et 7 jours. Dans cet intervalle, il est possible d’instaurer un traitement à base de corticoïdes et de sulfate de magnésium afin d’accélérer la maturation pulmonaire de bébé.
Les conditions d’une naissance prématurée
Bien que la prématurité ait été envisagée au cours du suivi de grossesse, il est difficile pour une future maman de se préparer à un accouchement avant terme. Cette anticipation est d’autant plus difficile que cela se fait souvent précipitamment :
– soit l’accouchement est inopiné (rupture prématurée de la poche des eaux, contractions de mise en travail imprévues) c’est ce qu’on appelle la prématurité spontanée ;
– soit la naissance est décidée par le personnel médical (généralement en urgence afin de protéger la santé de la maman et/ou du bébé), c’est ce que l’on appelle la prématurité induite.
Contrairement à ce qu’on imagine d’un accouchement prématuré, celui-ci ne consiste pas obligatoirement en une césarienne en urgence. Dans certains cas, l’accouchement voie basse est possible.
Les lieux de prise en charge de la prématurité
En fonction du caractère à risque ou non de la grossesse, le personnel médical qui assure le suivi va guider les futurs parents dans le choix de leur maternité, afin que celle-ci propose les infrastructures et l’équipement le plus adapté à leurs besoins et à ceux de leur futur bébé. Il existe différents types de maternités :
- les maternités de type 1 qui prennent en charge les grossesses normales, ne présentant à priori aucun risque. Ces maternités disposent d’une unité d’obstétrique permettant l’examen du nouveau-né et la prise en charge de la maman.
- les maternités de type 2 qui disposent d’une unité d’obstétrique et d’une unité de néonatologie. Les maternités de type 2A prennent en charge les grossesses à risque modéré et l’unité de néonatologie reçoit des nouveau-nés dont la prématurité est moyenne (à partir de 32–33 SA, 8 mois de grossesse), sans prise en charge lourde (notamment respiratoire) et nécessitant des soins et une surveillance simple.
Ces maternités peuvent parfois proposer un service de soins intensifs sur place ou à proximité, elles sont alors classées de type 2B. - les maternités de type 3 qui se composent d’une unité d’obstétrique, d’une unité de néonatologie, d’une unité de soins intensifs et d’une unité de réanimation néonatale. L’unité de soins intensifs néonataux prend en charge des nouveau-nés à risque qui requièrent des soins complexes et une surveillance continue, tandis que l’unité de réanimation néonatale accueille les nouveau-nés les plus fragiles, dépendant le plus souvent d’une assistance respiratoire, nutritionnelle et médicamenteuse continue.
Un partenariat entre les établissements
Les cliniques et hôpitaux d’une même zone géographique travaillent généralement en partenariat afin d’assurer une coordination des soins. Ainsi, si une future maman présente une menace d’accouchement prématuré, le gynécologue ou la sage-femme pourra décider de l’hospitaliser pour surveillance dans une maternité de niveau 3. Si après quelques jours tout danger est écarté, la future maman pourra rentrer chez elle et finalement accoucher dans la maternité qu’elle avait choisie en début de grossesse.
Le séjour pour maman / bébé
Idéalement, après l’accouchement, maman et bébé sont accueillis dans le même établissement.
Lorsque la prématurité est modérée ils peuvent séjourner dans le même service et partager dans ce cas la même chambre (unités mère-enfant, unité kangourou).
Quand la prématurité est plus importante et induit des soins plus complexes avec la nécessité d’une surveillance régulière, maman séjourne en service de suites de couche, tandis que bébé est pris en charge quelques étages plus loin. Les visites parentales sont généralement possibles et encouragées à toute heure du jour et de la nuit, dans la mesure de la mobilité et de l’autonomie de la maman (perfusion en place, nécessité ou non d’un fauteuil roulant, d’un.e accompagnant.e,…).
Dans les services de soins intensifs ou de réanimation néonatale, bien que des fauteuils soient prévus pour les parents, il n’est généralement pas possible pour eux de rester dormir avec leur bébé (encombrement de l’espace par les machines, nécessité pour l’équipe médicale de pouvoir circuler et intervenir rapidement en cas d’urgence).
Dans les services de néonatologie, les parents peuvent rester dormir avec leur bébé. En fin de séjour et afin de préparer la sortie, ils y sont vivement encouragés.
Lorsque la maman est remise des suites de son accouchement, elle est invitée à quitter la maternité pour retourner à son domicile, tandis que bébé reste hospitalisé en néonatologie / soins intensifs / réanimation néonatale. Les modalités de visite parentales restent inchangées.
Le transfert
Dans certains cas, les bébés prématurés peuvent être transférés depuis leur maternité de naissance vers un autre établissement afin de recevoir des soins plus adaptés à leur état de santé. Lorsque cela est possible, maman et bébé sont transférés ensemble vers cet établissement. Toutefois, il arrive fréquemment que la maman doive rester dans les services de suites de couche de la maternité d’origine, faute de place.
Lorsque la maman est sortie de la maternité et a déjà regagné le domicile familial, le transfert est organisé dans la mesure du possible, de manière à rapprocher le bébé hospitalisé de sa famille.
La prématurité, une rencontre précipitée
« J’ai accouché le 15 avril 2013. Même si j’ai été hospitalisée pour MAP pendant 5 jours, que beaucoup de choses m’avaient été expliquées et que j’étais consciente de cette éventualité, je ne m’y attendais pas… c’est comme si une partie de moi ne pouvait s’y résoudre. Tout a été très vite, j’ai vu Noam quelques secondes et il était déjà parti pour être examiné… »
Aude, maman de Noam, né à 33 SA et 2 jours (8 mois)
« La naissance de Lena a été un tourbillon, un ascenseur émotionnel. Lorsqu’on me demande de sortir car ma femme doit être césarisée en urgence, mon monde s’écroule. Plusieurs heures après, alors que ma femme est en salle de réveil, on me propose de venir voir ma fille, de la prendre en photo pour sa maman. Je respire de nouveau mais le soulagement laisse rapidement place à l’appréhension. Je n’ai jamais été aussi stressé de rencontrer quelqu’un… Et pour cause ! J’ai découvert une toute petite fille courageuse et tenace. Malgré la couveuse qui nous séparait, nous nous sommes tout de suite trouvés du regard. »
William, papa de Lena, née à 29 SA et 6 jours (7 mois).
Très vite séparés… quand vais-je voir mon bébé ?
C’était inattendu, parfois redouté, tout dans la précipitation… Bébé est arrivé plus tôt que prévu. Désormais en dehors du ventre maternel, la nécessité des soins induisent une séparation et une distance supplémentaire. Au début, c’est souvent le papa qui fait le lien entre maman et bébé, le temps que celle-ci récupère des forces et puisse venir rendre visite à son nouveau-né.
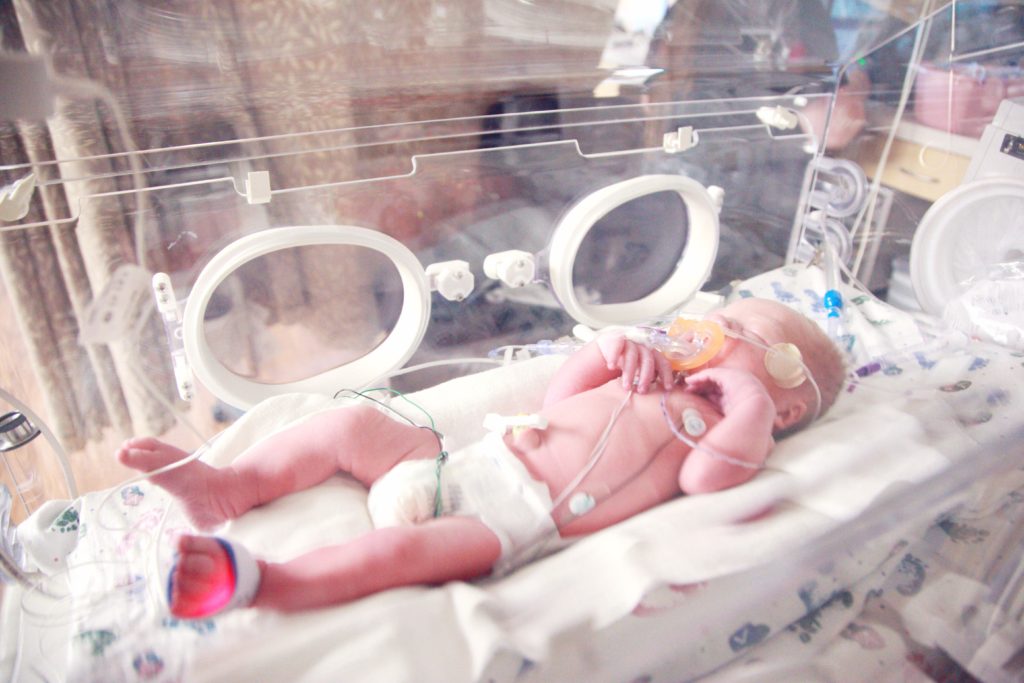
Un bébé fragile et immature
La croissance de certains organes de bébé a été perturbée. Les systèmes neurologique, cardio-respiratoire et digestif peuvent être encore immatures et nécessiter une assistance médicale. Sur le plan sensoriel, les stimulations du monde extérieur ne sont plus filtrées et certains sens, comme l’ouïe et la vue qui n’ont pas terminé leur maturation, peuvent être mis à rude épreuve. La peau de votre bébé peut être toute fine, parfois translucide, laissant voir de petits vaisseaux sanguins. C’est normal. Bébé est recouvert d’un duvet de poils (le lanugo) qui protège cette peau fragile. Bébé peut aussi présenter peu de masse musculaire ou graisseuse, dépendant de son terme de naissance et de son stade de prématurité. -Prématuré modéré (32 – 37 SA, entre 7 et 8 mois de grossesse) : bébé pèse entre 1,5 et 2,5 kg. Il peut présenter une légère immaturité respiratoire et être sujet aux apnées et aux ralentissements cardiaques (bradycardies).
Il est généralement capable de téter ou est alors proche d’acquérir cette compétence.
-Grand prématuré (28 – 32 SA, entre 6 et 7 mois de grossesse) : bébé pèse entre 1 et 1,5 kg. Les apnées et bradycardies sont fréquentes, un apport supplémentaire en oxygène est nécessaire ; n’étant pas en mesure de s’alimenter par lui-même, bébé est nourri par une sonde (placée dans le nez ou la bouche jusqu’à l’estomac) ou par perfusion.
-Extrême prématuré (moins de 28 SA, avant 6 mois de grossesse) : bébé pèse moins d’un kilo et est dépendant de la technologie médicale, tant sur le plan respiratoire que nutritif. Il reçoit une alimentation enrichie et de nombreux médicaments par intraveineuse (perfusion) puis par sonde.
Malgré son terme de naissance et les pathologies par lesquelles vous êtes peut-être passés au cours de la grossesse, votre bébé est unique. Même prématuré, votre enfant est fort de compétences et de réflexes qu’il va mettre en jeu pour s’adapter au mieux à cette nouvelle vie extra-utérine.
Avec toute l’équipe soignante, vous allez apprendre à faire connaissance avec votre bébé. Chacun des intervenants est là pour vous guider dans l’observation fine de votre enfant, de son rythme et de ses besoins. Si vous avez quelque question que ce soit (soins actuels, devenir de votre enfant, rôle des intervenants, …) n’hésitez pas à échanger avec l’équipe soignante. Malgré cette situation imprévue, vous restez les spécialistes de votre bébé.
L’hospitalisation peut alors apparaître comme le temps et l’espace de la rencontre.