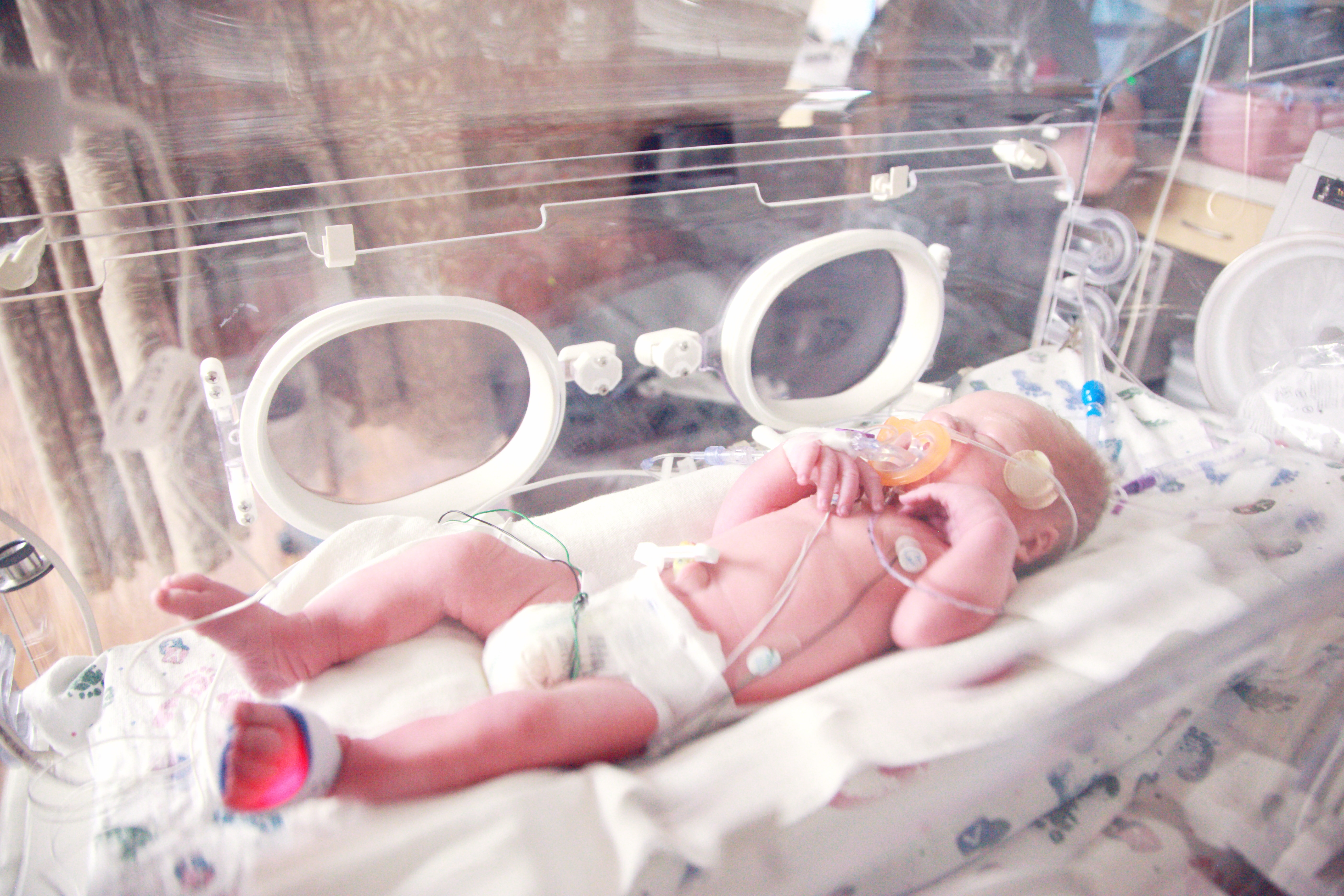
Manger plus facilement
Lorsque la naissance arrive plus tôt que prévue, l’entraînement de bébé à la succion est stoppé. Il doit alors découvrir comment se nourrir par la bouche alors que sa succion n’est pas toujours mature. Les premières fois, il peut être surpris du lait qui arrive dans sa bouche, avaler de travers (fausses routes), tousser.
Pour aider les bébés à se nourrir, il existe divers modes alimentaires dits « alternatifs ».
Manger seul est un enjeu de taille : tant qu’une aide alimentaire est nécessaire, le retour à la maison est rarement envisagé.
L’oralité : un travail d’équipe
Véritable enjeu du service de néonatalogie, le soutien à l’oralité des bébés permet de réduire le temps d’hospitalisation. Les soignants doivent :
- apporter des soins parfois désagréables en essayant de favoriser le bien-être de bébé
- stimuler les compétences du tout-petit afin qu’il continue son entraînement (succion, respiration, motricité), sans pour autant le perturber
- surveiller l’état de santé de bébé et laisser une place privilégiée aux parents.
La présence des parents est vivement encouragée auprès de leur bébé. Dans la plupart des services de néonatalogie les portes leur sont ouvertes 24h/24, 7j/7 car les parents sont les spécialistes de leur bébé. Ils sont ses régulateurs affectifs. Par leur présence (voix, odeur), ils participent à son équilibre émotionnel et à son développement affectif.
L’orthophoniste
L’orthophoniste travaille en équipe avec les parents et avec tous les intervenants médicaux, paramédicaux et sociaux. Tous les soignants participent à des réunions pour transmettre et recevoir des informations sur les bébés du service. L’orthophoniste s’occupe des bébés présentant des difficultés alimentaires ou plus spécifiques : fentes palatines, syndromes. Toute l’équipe élabore des actions pour améliorer les soins de chaque bébé.
Soutien à la parentalité
Comme tous les soignants du service de néonatalogie, l’orthophoniste va soutenir les parents avec ses compétences.
L’orthophoniste va solliciter le bébé tout en cherchant le mode alimentaire qui lui est le plus adapté. Pour devenir acteur de son alimentation, bébé ne doit pas être brusqué.
Les parents sont amenés à découvrir tout ce dont bébé est déjà capable pour s’alimenter et communiquer. L’orthophoniste les informe et les soutient dans leur rôle nourricier. Cela consiste à les aider dans l’alimentation au sein ou au biberon et à les guider dans des situations plus complexes d’alimentation alternative.
Les buts de l’orthophoniste seront de :
- permettre un investissement positif de la sphère orofaciale du bébé
- prévenir les difficultés alimentaires
- associer alimentation et plaisir en impliquant les capacités du bébé et en favorisant les interactions parents-enfant.
Chaque bébé est unique et a des besoins qui lui sont spécifiques.
L’orthophoniste proposera des stimulations qui seront réadaptées en fonction des réactions du bébé :
- les massages et gestes consistant à exercer les réflexes de succion, de recherche de nourriture et de mouvements de la bouche
- les gestes d’aide à la succion
- les stimulations olfactives, afin de développer la succion au moyen d’odorants alimentaires. Un point est généralement fait au préalable avec la maman afin de proposer des aliments consommés en fin de grossesse.
Les soignants respectent les rythmes du bébé. Les périodes d’éveil calme sont choisies pour intervenir. Le sommeil est assidûment respecté : c’est pendant ces périodes que bébé construit ses connexions cérébrales. Chaque fois, l’orthophoniste prend le temps d’expliquer aux parents et au bébé la nature et le but de son action.
Une maman raconte :
Maud, la maman de Léna raconte : « Léna avait une sonde pour la nourrir qui allait de sa bouche à son estomac. Elle tétait peu, même pendant les soins pour se détendre. Nous avons été très étonnés lorsque l’infirmière de Léna nous a proposé de rencontrer l’orthophoniste. Celle-ci nous a expliqué beaucoup de choses autour de l’oralité de notre petite fille, nous a proposé une petite sucette que Léna a vite adoptée. Progressivement notre bébé a tété ses doigts puis ensemble avec l’équipe, nous lui avons proposé de sentir puis goûter sa première goutte de lait. L’orthophoniste nous a montré quelques petits massages pour développer la succion et la détente du visage. Nous avons aussi proposé à Léna de sentir des odeurs, qui stimulaient son appétit et son envie de téter. L’orthophoniste nous a accompagnés jusqu’à ce que Léna se nourrisse seule, sans sonde et sans avaler de travers. Nous avons aussi pu préparer le retour à la maison avec elle. Même si tout va bien aujourd’hui, nous la revoyons encore en consultation chaque année pour faire le point sur l’alimentation et le langage ».
Après l’hospitalisation : le suivi
Dans la majorité des maternités de niveau 3, tous les anciens extrêmes prématurés (enfants nés avant 27-28 SA soit avant 6 mois de grossesse) bénéficient d’un suivi au long cours. Régulièrement, des évaluations pluridisciplinaires sont proposées aux familles afin d’accompagner le développement de leur enfant et de mettre en place si besoin, les prises en soins (orthophonie, psychomotricité, kinésithérapie, orthoptie) le plus précocement possible. Dans ce type de suivi, l’orthophoniste revoit les enfants :
- vers 1 an (point sur la diversification alimentaire et le développement de la communication et du langage),
- parfois vers 2 ans (débuts du langage articulé),
- à 3 ans (entrée en petite section de maternelle),
- à 6 ans (entrée au CP et débuts du langage écrit)
Si un suivi orthophonique apparaît nécessaire, l’orthophoniste aidera les parents à organiser une rééducation en libéral, près du domicile.
Pour les grands prématurés (enfants nés entre 28 SA et 32 SA soit entre 6 et 7 mois de grossesse) et les prématurés modérés (enfants nés entre 32 et 37 SA soit entre 7 et 8 mois de grossesse) un relais avec des structures de soins est organisé par l’équipe soignante avant la sortie des services de néonatalogie.
Ce sont ces structures, généralement plus proches de la maison, qui accompagneront l’enfant et assureront des évaluations et prises en soins si nécessaire. Contrairement aux orthophonistes travaillant à l’hôpital, les orthophonistes qui travaillent dans ces structures de proximité ou en libéral assurent généralement les évaluations et les prises en charge ensuite.
Chez ces tout-petits nés trop tôt et à risque de troubles de l’oralité alimentaire et verbale, l’orthophoniste s’inscrit dans une prise en soin pluridisciplinaire. En hospitalisation, son rôle va être d’amener les parents et leur enfant à vivre le temps de repas comme un moment de plaisir. Après la sortie, l’orthophoniste accompagne le développement de ces enfants à risque en proposant des évaluations et prises en soins si nécessaires. Ces types de suivis reposent sur la qualité de l’accompagnement parental et sur le croisement des regards de chaque professionnel. De fait, l’orthophoniste peut également être amené à sensibiliser les parents (groupe de guidance) aux différentes dimensions de l’oralité.